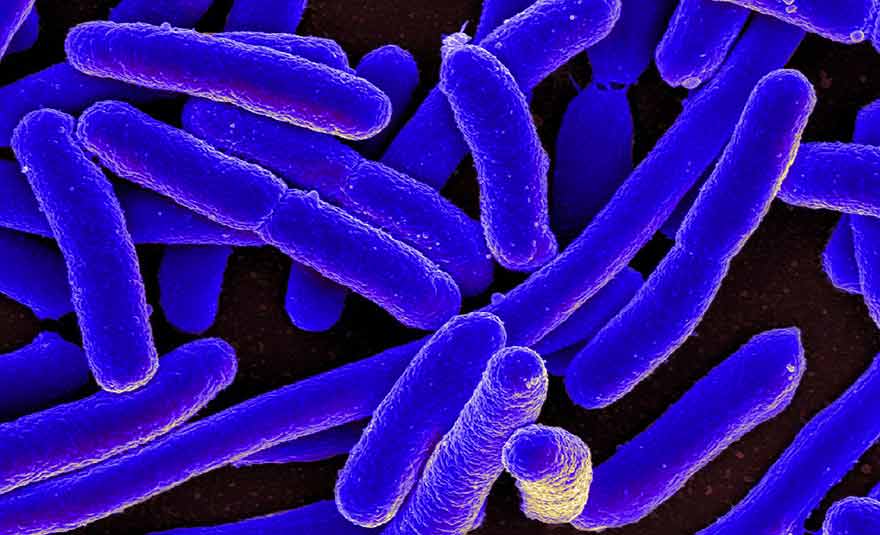
La souche bactérienne la plus coriace au monde
Une origine inconnue
Une ère post-antibiotique
LIRE DANS UP : L’humanité a atteint ses limites mais elle ne le sait pas
LIRE DANS UP’ : Alerte aux superbactéries
Une montée de nouvelles maladies infectieuses en lien avec l’urbanisation et le changement climatique
LIRE DANS UP : Zika, le virus de la globalisation